コラム
-
2020.09.08
健康 病気 外来診療
早期発見がカギ!知っておきたい「隠れ糖尿病」とは?(前編)

新型コロナウイルスに感染すると重症化につながる基礎疾患の一つとして注目された糖尿病。2016年の国民健康・栄養調査(厚生労働省)では「糖尿病が強く疑われる者」は約1000万人、「糖尿病の可能性を否定できない者」も約1000万人と推計されています。
糖尿病では免疫機能低下のため肺炎などの感染症にかかりやすくなるほか、神経・眼(網膜)・腎臓といった細かい血管が多く集まっている臓器の障害(三大合併症と言います。頭文字で、「し・め・じ」と覚えてください!)や、心筋梗塞などの虚血性心疾患・脳梗塞・下肢の動脈の閉塞といった動脈硬化性疾患、さらには認知症や様々ながん、うつ病にもなりやすいことが知られています。
一方、健診などの血液検査で、糖尿病の診断基準は満たさないものの、「糖代謝異常」とよばれる早朝空腹時の高血糖や食後の高血糖が判明することがあります。これらは将来糖尿病へと進行する可能性が高く注意が必要です。特に食後高血糖があると、動脈硬化が促進されて心筋梗塞や脳梗塞などのリスクが上がるため、「まだ糖尿病ではないから」といって放置しないことが大切です。
本コラムでは、糖尿病になる前の早い段階で生活改善などを行う重要性についてお伝えします。
放置されやすい糖尿病予備軍、「境界型」とは?
糖代謝異常の判定には以下の血糖値を用います。
- ① 空腹時の血糖値
- ② 75g経口ブドウ糖負荷試験(75gOGTT)2時間値
(検査では75gのブドウ糖が入った炭酸水を飲み、「飲む前・飲んだ後30分・1時間・2時間」に採血して血糖値を調べます)
「境界型」とは図に示すように、空腹時血糖値と75gOGTT2時間値の両方が、「正常型」にも「糖尿病型」にも属さない群を言います。また、境界型には3パターンあります。
- ① IFG(impaired fasting glucose:空腹時血糖異常)・・・図(a)
- 空腹時血糖値が110~125mg/dLでOGTT2時間値が140mg/dL未満
- ② IGT(impaired glucose tolerance:耐糖能異常)・・・図(b)
- 空腹時血糖値が110mg/dL未満で75gOGTT2時間値が140-199mg/dL
- ③ IFG/IGT :両者の合併・・・図(c)
【図】空腹時血糖値および75gOGTTによる判定区分
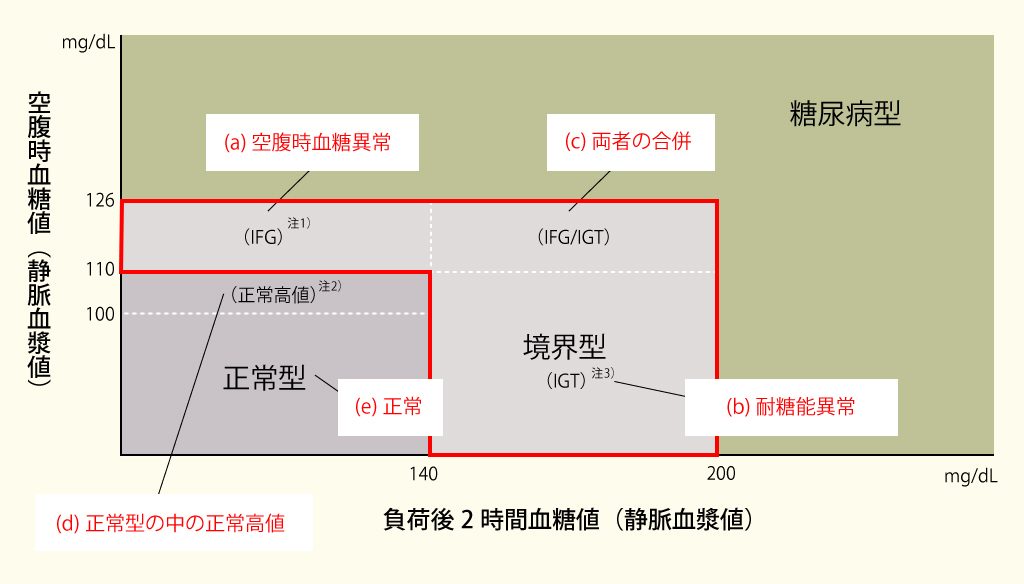
(糖尿病治療ガイド2018-2019より改変)
血糖高値を指摘されたけれど、症状もないし、まだ糖尿病ではないから大丈夫?血糖値が正常型だったら、何の心配もないの?
結論から言えば、大丈夫とも言い切れません。上の表にて判定された4つの血糖値の区分によって、対策が異なりますので確認してみましょう。
- 1.空腹時血糖高値の場合(図の(a),(c)と思われた場合)
- たとえば健診で「空腹時血糖が高めです」と言われた時、まだ糖尿病型ではないということで安心される方や、食生活の改善や運動習慣を見直すことに積極的になれない方も多いと思います。しかし、日本のデータで、空腹時血糖高値群のなかにOGTTでは糖尿病型を示す人が30%以上含まれていたという結果があります。糖尿病に進行するケースもあり早めに対策が必要な場合もあります。
- 2.空腹時は正常型だが、実は食後高血糖がある場合(図の(b)と思われた場合)
- 正常では食後血糖値が140mg/dLを超えて上昇することはほとんどなく、一般的に食後2-3時間で食事前の血糖値に戻ります。IGTでは食事のたびに血糖値は急上昇しその状態が長く続き、動脈硬化が促進されます。しかし、実際には食後高血糖があっても健診などで採血した空腹時血糖値は正常であるため、食後高血糖が見過ごされてしまいます。空腹時ではなくあえて食後1,2時間で血糖値を測定するということも食後高血糖を知るのに有効な場合があります。または後述するように血糖コントロールの別の指標であるHbA1cの測定やOGTTが勧められます。
- 3.空腹時血糖値が正常高値の場合(図の(d)と思われた場合)
- 空腹時血糖値が100~109mg/dLは正常型に入るものの、正常高値と言われます。実はOGTTを行 うとそのうち25~40%が境界型や糖尿病型に属するという研究結果もあるのです。そのため、OGTTが勧められます。
- 4.空腹時血糖値が正常型の場合(図の(e))
- 空腹時血糖値が正常型であっても、OGTTの1時間値が180mg/dL以上の場合は180mg/dL未満の人に比べて糖尿病に進行する危険が高いので、境界型に準ずる取り扱いとなり、経過をみていく必要があります。
また、両親や複数の親族が糖尿病の人や、肥満、高血圧症、脂質異常症を合併していて糖尿病以 外の動脈硬化のリスクをもっている人も、糖尿病の発症リスクが高く、OGTTが勧められます。
このように血糖値の異常があっても実際に症状は何もないですし、日常の忙しい中で受診するまでもないと思われがちです。しかし、実は体の中では知らない間に以下のような変化がすでに起き始めています。
- ・動脈硬化の進行(特にIGT)
- 食後高血糖があると動脈硬化性疾患のリスクが高く予後が悪い。
- ・インスリン分泌低下
- 血糖値が上昇しても、膵臓から分泌される「インスリン」という血糖値を下げる働きをするホルモンがすぐに十分に分泌されない状態のため、高血糖になりやすくなる。また糖尿病と診断された時点で、インスリンを分泌する膵臓のβ細胞の数は正常な人と比較して半分以下にまで減少しているといわれている。つまり少ないβ細胞でインスリンを賄う必要があるため、膵臓に常日頃から負担がかかり、β細胞数の減少に拍車がかかる。
- ・糖尿病に進行
- 日本でIGTの糖尿病発症率は正常群と比較し6~20倍という報告がある。
- ・網膜症、がん、認知症などの発症リスクも高まる。
以上より、「健診などで測定した空腹時血糖が高値だった」・「空腹時の血糖値は正常だが食後高血糖かもしれないと言われた」といった「境界型が疑われた場合」や、「血糖値は正常型でも糖尿病発症のリスクが高い場合」は、一度糖尿病内科を受診し相談されることをお勧めします。
日本橋室町三井タワー ミッドタウンクリニックでは、糖尿病・脂質異常症・高血圧症などの生活習慣病の診療を専門医が行っています。ぜひお気軽にご相談ください。
次回は境界型の予防や治療についてお伝えします。
執筆者
荒井 美乃(あらい よしの)
日本橋室町三井タワー ミッドタウンクリニック 常勤医師 [医学博士・獣医師]
合併症予防という目標に向かって、患者さんとスタッフ一同、一緒に治療していけるような糖尿病外来を目指しています。
【認定資格】
日本糖尿病学会 糖尿病専門医
日本内科学会 総合内科専門医
<参考>
日本糖尿病学会 科学的根拠に基づく糖尿病診療ガイドライン2013 南江堂,2014
日本糖尿病学会 編・著: 糖尿病治療ガイド2018-2019 文光堂,2018
日本糖尿病学会 編・著: 糖尿病専門医研修ガイドブック 改訂第6版 診断と治療社,2013
IDF(International Diabetes Federation): 糖尿病における食後血糖値の管理のためのガイドライン
https://www.idf.org/our-activities/advocacy-awareness/resources-and-tools/82:management-of-postmeal-glucose.html

新型コロナウイルスに感染すると重症化につながる基礎疾患の一つとして注目された糖尿病。2016年の国民健康・栄養調査(厚生労働省)では「糖尿病が強く疑われる者」は約1000万人、「糖尿病の可能性を否定できない者」も約1000万人と推計されています。 糖尿病では免疫機能低下のため肺炎などの感染症にかかりやすくなるほか、神経・眼(網膜)・腎臓といった細かい血管が多く集まっている臓器の障害(三大合併症と言います。頭文字で、「し・め・じ」と覚えてください!)や、心筋梗塞などの虚血性心疾患・脳梗塞・下肢の動脈の閉塞といった動脈硬化性疾患、さらには認知症や様々ながん、うつ病にもなりやすいことが知られています。
一方、健診などの血液検査で、糖尿病の診断基準は満たさないものの、「糖代謝異常」とよばれる早朝空腹時の高血糖や食後の高血糖が判明することがあります。これらは将来糖尿病へと進行する可能性が高く注意が必要です。特に食後高血糖があると、動脈硬化が促進されて心筋梗塞や脳梗塞などのリスクが上がるため、「まだ糖尿病ではないから」といって放置しないことが大切です。
本コラムでは、糖尿病になる前の早い段階で生活改善などを行う重要性についてお伝えします。
放置されやすい糖尿病予備軍、「境界型」とは?
糖代謝異常の判定には以下の血糖値を用います。
- ① 空腹時の血糖値
- ② 75g経口ブドウ糖負荷試験(75gOGTT)2時間値
(検査では75gのブドウ糖が入った炭酸水を飲み、「飲む前・飲んだ後30分・1時間・2時間」に採血して血糖値を調べます)
「境界型」とは図に示すように、空腹時血糖値と75gOGTT2時間値の両方が、「正常型」にも「糖尿病型」にも属さない群を言います。また、境界型には3パターンあります。
- ① IFG(impaired fasting glucose:空腹時血糖異常)・・・図(a)
- 空腹時血糖値が110~125mg/dLでOGTT2時間値が140mg/dL未満
- ② IGT(impaired glucose tolerance:耐糖能異常)・・・図(b)
- 空腹時血糖値が110mg/dL未満で75gOGTT2時間値が140-199mg/dL
- ③ IFG/IGT :両者の合併・・・図(c)
【図】空腹時血糖値および75gOGTTによる判定区分

(糖尿病治療ガイド2018-2019より改変)
血糖高値を指摘されたけれど、症状もないし、まだ糖尿病ではないから大丈夫?血糖値が正常型だったら、何の心配もないの?
結論から言えば、大丈夫とも言い切れません。上の表にて判定された4つの血糖値の区分によって、対策が異なりますので確認してみましょう。
- 1.空腹時血糖高値の場合(図の(a),(c)と思われた場合)
- たとえば健診で「空腹時血糖が高めです」と言われた時、まだ糖尿病型ではないということで安心される方や、食生活の改善や運動習慣を見直すことに積極的になれない方も多いと思います。しかし、日本のデータで、空腹時血糖高値群のなかにOGTTでは糖尿病型を示す人が30%以上含まれていたという結果があります。糖尿病に進行するケースもあり早めに対策が必要な場合もあります。
- 2.空腹時は正常型だが、実は食後高血糖がある場合(図の(b)と思われた場合)
- 正常では食後血糖値が140mg/dLを超えて上昇することはほとんどなく、一般的に食後2-3時間で食事前の血糖値に戻ります。IGTでは食事のたびに血糖値は急上昇しその状態が長く続き、動脈硬化が促進されます。しかし、実際には食後高血糖があっても健診などで採血した空腹時血糖値は正常であるため、食後高血糖が見過ごされてしまいます。空腹時ではなくあえて食後1,2時間で血糖値を測定するということも食後高血糖を知るのに有効な場合があります。または後述するように血糖コントロールの別の指標であるHbA1cの測定やOGTTが勧められます。
- 3.空腹時血糖値が正常高値の場合(図の(d)と思われた場合)
- 空腹時血糖値が100~109mg/dLは正常型に入るものの、正常高値と言われます。実はOGTTを行 うとそのうち25~40%が境界型や糖尿病型に属するという研究結果もあるのです。そのため、OGTTが勧められます。
- 4.空腹時血糖値が正常型の場合(図の(e))
- 空腹時血糖値が正常型であっても、OGTTの1時間値が180mg/dL以上の場合は180mg/dL未満の人に比べて糖尿病に進行する危険が高いので、境界型に準ずる取り扱いとなり、経過をみていく必要があります。 また、両親や複数の親族が糖尿病の人や、肥満、高血圧症、脂質異常症を合併していて糖尿病以 外の動脈硬化のリスクをもっている人も、糖尿病の発症リスクが高く、OGTTが勧められます。
このように血糖値の異常があっても実際に症状は何もないですし、日常の忙しい中で受診するまでもないと思われがちです。しかし、実は体の中では知らない間に以下のような変化がすでに起き始めています。
- ・動脈硬化の進行(特にIGT)
- 食後高血糖があると動脈硬化性疾患のリスクが高く予後が悪い。
- ・インスリン分泌低下
- 血糖値が上昇しても、膵臓から分泌される「インスリン」という血糖値を下げる働きをするホルモンがすぐに十分に分泌されない状態のため、高血糖になりやすくなる。また糖尿病と診断された時点で、インスリンを分泌する膵臓のβ細胞の数は正常な人と比較して半分以下にまで減少しているといわれている。つまり少ないβ細胞でインスリンを賄う必要があるため、膵臓に常日頃から負担がかかり、β細胞数の減少に拍車がかかる。
- ・糖尿病に進行
- 日本でIGTの糖尿病発症率は正常群と比較し6~20倍という報告がある。
- ・網膜症、がん、認知症などの発症リスクも高まる。
以上より、「健診などで測定した空腹時血糖が高値だった」・「空腹時の血糖値は正常だが食後高血糖かもしれないと言われた」といった「境界型が疑われた場合」や、「血糖値は正常型でも糖尿病発症のリスクが高い場合」は、一度糖尿病内科を受診し相談されることをお勧めします。
日本橋室町三井タワー ミッドタウンクリニックでは、糖尿病・脂質異常症・高血圧症などの生活習慣病の診療を専門医が行っています。ぜひお気軽にご相談ください。
次回は境界型の予防や治療についてお伝えします。
執筆者
荒井 美乃(あらい よしの)
日本橋室町三井タワー ミッドタウンクリニック 常勤医師 [医学博士・獣医師]
合併症予防という目標に向かって、患者さんとスタッフ一同、一緒に治療していけるような糖尿病外来を目指しています。
【認定資格】
日本糖尿病学会 糖尿病専門医
日本内科学会 総合内科専門医
<参考>
日本糖尿病学会 科学的根拠に基づく糖尿病診療ガイドライン2013 南江堂,2014
日本糖尿病学会 編・著: 糖尿病治療ガイド2018-2019 文光堂,2018
日本糖尿病学会 編・著: 糖尿病専門医研修ガイドブック 改訂第6版 診断と治療社,2013
IDF(International Diabetes Federation): 糖尿病における食後血糖値の管理のためのガイドライン
https://www.idf.org/our-activities/advocacy-awareness/resources-and-tools/82:management-of-postmeal-glucose.html
当ページに掲載されている情報は、開示日及び発表日当時の情報です。
現在行われているサービスや最新情報とは異なる場合がございますので、予めご了承ください。